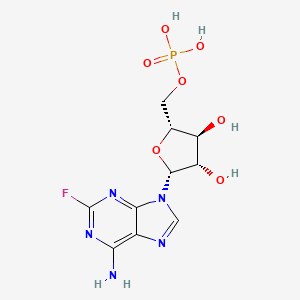
Tên chung quốc tế: Fludarabine phosphate
Mã ATC: L01BB05
Loại thuốc: Thuốc chống ung thư loại chống chuyển hóa
Dạng thuốc và hàm lượng
Lọ 50 mg bột đông khô để pha với nước cất tiêm thành dung dịch 25 mg/ml.
Lọ hoặc ống tiêm 2 ml dung dịch 25 mg/ml.
Dược lý và cơ chế tác dụng
Khi vào máu, fludarabin phosphat bị chuyển hóa thành fludarabin và được vận chuyển vào tế bào. Tại đây, enzym deoxycytidin kinase xúc tác làm chuyển hóa fludarabin thành 2-fluoroarabino-furanosyladenin triphosphat (2-fluoro-ara-ATP, FATP). FATP được cho là có tác dụng độc tế bào. Trong các tế bào khỏe mạnh, tỷ lệ vận chuyển thuốc qua màng tế bào ít hơn trong các tế bào ung thư. Mặc dù cơ chế chính xác của fludarabin chưa được chứng minh cụ thể, tuy nhiên fludarabin triphosphat (FATP) cho thấy ức chế các enzym α-DNA polymerase, ribonucleotid reductase, DNA-primase bằng cách cạnh tranh với các cơ chất sinh học như deoxyadenosin triphosphat, kết quả là ức chế tổng hợp DNA. Cũng có bằng chứng khác cho thấy dạng phosphoryl có hoạt tính của thuốc có thể gắn kết vào sợi DNA đang phát triển như một nucleotid giả, làm cản trở sợi kéo dài thêm nên chấm dứt quá trình tổng hợp DNA, hoặc cản trở tổng hợp RNA và protein bằng cách giảm sự kết hợp uridin và leucin vào RNA và protein tương ứng. Tuy nhiên, để ức chế quá trình tổng hợp RNA và protein cần nồng độ thuốc cao hơn so với ức chế tổng hợp DNA.
Mặc dù cả nghiên cứu in vitro và in vivo cho thấy tác dụng độc tế bào trên tế bào T nhạy cảm hơn tế bào B, nhưng thuốc vẫn có tác dụng mạnh đối với tế bào B ở bệnh nhân rối loạn tăng lympho, kể cả bệnh nhân mắc bệnh bạch cầu mạn dòng lympho. Ngoài ra, tác dụng tiêu tế bào của thuốc thậm chí còn tương đối nhanh trên khối u ở bệnh bạch cầu mạn dòng lympho được đặc trưng bởi tốc độ tăng sinh thấp.
Mặc dù fludarabin có thể hiện hoạt tính kháng virus trong ống nghiệm (ví dụ: HSV-1 và HSV-2), thuốc lại hầu như không thể hiện hoạt tính kháng virus trên lâm sàng ở liều ít hơn liều gây độc với người.
Thuốc có tác dụng trên bệnh nhân bạch cầu mạn dòng tủy hoặc lympho tái phát ở trẻ em, bệnh Waldenstrom, điều trị chống thải ghép trong ghép tế bào gốc. Thuốc đang nghiên cứu sử dụng trong điều trị u lympho non-Hodgkin độ ác tính thấp kháng thuốc hoặc thất bại với điều trị bước 1.
Dược động học:
Sau khi được tiêm truyền tĩnh mạch, fludarabin phosphat nhanh chóng chuyển thành fludarabin trong 2 đến 5 phút, dạng monophosphat còn lại có nồng độ ở mức không thể phát hiện. Do đó, mặc dù thuốc được đưa vào dưới dạng fludarabin phosphat (dạng mono phosphat), liều dùng và các thông số dược động học đều được tính theo fludarabin và fludarabin triphosphat.
Sau khi tiêm truyền tĩnh mạch 25 mg/m2 trong 30 phút mỗi ngày, thuốc tích lũy vừa phải trong máu với nồng độ đáy tăng gấp 2 lần sau 5 ngày điều trị. Nồng độ đỉnh đạt được khoảng 2 giờ sau khi tiêm truyền. Diện tích dưới đường cong AUC của fludarabin trong máu và fludarabin triphosphat trong nguyên bào tỷ lệ với liều. Lượng fludarabin liên hợp với acid nucleic và lượng fludarabin triphosphat tích lũy nội bào được ghi nhận có tương quan trực tiếp và tỷ lệ thuận với nhau. Ở bệnh nhân không bị ung thư bạch cầu, sự giảm số lượng bạch cầu tỷ lệ với nồng độ fludarabin trong máu và liều dùng.
Tiêm truyền tĩnh mạch mức liều khuyến cáo 25 mg/m2/ngày, trong 5 ngày liên tiếp, thể tích phân bố ở trạng thái ổn định là 96 – 98 lít/m2. Mặc dù fludarabin và dạng chuyển hóa chưa được chứng minh là có phân bố ở TKTW, tuy nhiên đã có những báo cáo về độc tính thần kinh nghiêm trọng, đặc biệt khi dùng thuốc ở liều cao. Tỷ lệ liên kết protein huyết tương khoảng 19 đến 29% dựa trên dữ liệu in vitro.
Nồng độ thuốc trong máu giảm tuyến tính không phụ thuộc vào liều tiêm truyền. Quá trình thải trừ của thuốc theo 2 pha hoặc 3 pha tùy theo thời điểm lấy mẫu ban đầu và phương pháp định lượng, tuy nhiên nửa đời thải trừ pha cuối giống nhau. Ở một số bệnh nhân tiêm truyền fludarabin phosphat 18 hoặc 25 mg/m2/ngày trong 5 ngày, nồng độ thuốc trong máu giảm theo 2 pha, với t1/2α và t1/2β trung bình khoảng 36 phút và 9,3 giờ. Ở bệnh nhân tiêm truyền nhanh (2 đến 5 phút) 80 – 260 mg/m2, sự thải trừ theo 3 pha, cụ thể nửa đời pha thứ nhất, thứ hai, thứ ba lần lượt là 5 – 7 phút, 1,4 đến 1,7 giờ và khoảng 10 giờ.
Sau khi tiêm truyền fludarabin phosphat liều từ 20 đến 125 mg/m2/ngày trong 30 phút, trong 5 ngày, nửa đời thải trừ pha cuối của FATP là 15 giờ. Ở bệnh nhân ung thư, nửa đời thải trừ pha cuối của FATP có thể lên đến 20 giờ với liều 25 mg/m2/ngày, truyền tĩnh mạch trong 30 phút, trong 5 ngày. Độ thanh thải toàn phần của fludarabin tương quan trực tiếp với độ thanh thải creatinin cho thấy thải trừ qua thận đóng vai trò quan trọng trong việc thải trừ thuốc, đặc biệt khi sử dụng thuốc liều cao. Với liều 18 đến 25 mg/m2/ngày tiêm truyền tĩnh mạch trong 5 ngày, 24% liều được thải trừ qua thận ở dạng fludarabin trong 24 giờ. Trái lại, khi truyền liều 80 – 260 mg/m2, thải trừ qua nước tiểu là 41 – 60%.
Bệnh nhân suy thận mức độ vừa (Clcr 17 – 41 ml/phút/1,73 m2), khi sử dụng mức liều giảm 20% cho kết quả AUC giống như bệnh nhân có chức năng thận bình thường.
Chỉ định
Điều trị bệnh bạch cầu mạn dòng lympho không đáp ứng hoặc tiến triển khi đang dùng thuốc alkyl hóa.
Chống chỉ định
Bệnh nhân mẫn cảm với fludarabin hoặc bất kỳ thành phần nào của thuốc.
Thận trọng
Fludarabin là thuốc có độc tính cao với chỉ số điều trị thấp, đáp ứng điều trị thường đi kèm với độc tính. Thuốc phải được sử dụng dưới sự theo dõi thường xuyên của nhân viên y tế có kinh nghiệm trong việc điều trị với thuốc gây độc tế bào. Các ADR của thuốc có thể xử lý nếu phát hiện kịp thời. Trong trường hợp tác dụng phụ xảy ra nghiêm trọng, cần phải ngừng thuốc hoặc giảm liều ở mức độ cần thiết. Fludarabin được sử dụng lại tùy theo tình trạng bệnh nhân, cần thận trọng đánh giá nguy cơ tái xuất hiện độc tính và lợi ích điều trị của thuốc.
Kiểm tra các thông số huyết học thường xuyên và cẩn thận trong và sau khi điều trị. Định kỳ theo dõi công thức máu và số lượng tế bào máu ngoại vi để phát hiện trường hợp thiếu máu, giảm tiểu cầu hoặc bạch cầu. Vì biến chứng có nguy cơ tử vong cao nên bệnh nhân cần phải thông báo ngay cho nhân viên y tế nếu phát hiện ra sốt, đau họng, chảy máu hoặc thâm tím bất thường.
Cần cân nhắc sử dụng máu chiếu xạ ở những bệnh nhân cần truyền máu trong quá trình điều trị vì có nguy cơ xảy ra hội chứng mô ghép tấn công ký chủ (có liên quan đến truyền máu).
Bệnh nhân trước điều trị có khối u kích thước lớn có nguy cơ bị hội chứng phân giải khối u khi điều trị bằng fludarabin. Tác dụng tiêu tế bào có thể xảy ra 1 tuần sau khi bắt đầu điều trị bằng fludarabin, do đó bệnh nhân cần phải được quan tâm đến nguy cơ này bằng xét nghiệm acid uric và LDH máu trước điều trị.
Độ thanh thải của fludarabin có liên quan trực tiếp đến độ thanh thải creatinin, do đó bệnh nhân suy giảm chức năng thận cần phải điều chỉnh liều một cách cẩn thận. Ở các bệnh nhân suy thận, có nguy cơ tăng độc tính của thuốc cao. Khuyến cáo giảm liều khi suy thận vừa và không sử dụng thuốc khi suy thận nặng. Các bệnh nhân suy tủy từ trước, bệnh nhân cao tuổi có thể tăng nguy cơ nhiễm độc do fludarabin, vì vậy cần phải theo dõi kiểm soát chặt chẽ độc tính của thuốc ở những bệnh nhân này.
Không sử dụng đồng thời corticosteroid với các dẫn chất purin (bao gồm fludarabin và các dẫn chất khác) để tránh nguy cơ nhiễm khuẩn.
Trong khi nguy cơ của một số độc tính (như độc tính thần kinh) tăng lên khi tăng liều dùng, thì ảnh hưởng của tốc độ truyền tĩnh mạch đối với những độc tính này vẫn đang được xác định, và độc tính trên thần kinh đã xảy ra cả khi thuốc được đưa bằng đường tiêm tĩnh mạch nhanh hoặc truyền tĩnh mạch chậm.
Thời kỳ mang thai
Fludarabin gây độc với bào thai khi sử dụng cho người mang thai, tuy nhiên có thể cân nhắc sử dụng thuốc khi lợi ích điều trị ở mức chấp nhận được so với nguy cơ độc tính lên thai nhi. Người trong độ tuổi sinh sản nên tránh mang thai khi sử dụng fludarabin; và ngược lại fludarabin chỉ sử dụng cho phụ nữ mang thai khi tình trạng bệnh nghiêm trọng, nguy hiểm đến tính mạng mà không sử dụng được các thuốc khác an toàn hơn.
Cần phải thông báo đầy đủ thông tin về nguy cơ tử vong đối với thai nhi cho các bệnh nhân mang thai khi sử dụng thuốc hoặc bệnh nhân đang sử dụng thuốc mà bắt đầu mang thai.
Thời kỳ cho con bú
Chưa rõ khả năng phân bố của thuốc vào sữa mẹ. Tuy nhiên vì những nguy cơ nghiêm trọng có thể xảy ra trong trường hợp thuốc phân bố vào sữa, cần cân nhắc dùng thuốc thì phải ngừng cho con bú.
Tác dụng không mong muốn (ADR)
Rất thường gặp, ADR > 1/10
Tim mạch: Phù (8 đến 19%).
TKTW: Sốt (bồn chồn, lo lắng) (11 – 69%), mệt mỏi (10 – 38%), đau (5 – 22%), ớn lạnh (11 – 19%).
Da: Phát ban (4 – 15%).
Tiêu hóa: Nôn và buồn nôn (1 – 36%), chán ăn (khoảng 34%), ỉa chảy (5 – 15%), chảy máu đường tiêu hóa (3 – 13%).
Sinh dục, tiết niệu: Nhiễm khuẩn đường niệu (2 – 15%).
Máu: Suy tủy (trầm trọng nhất sau 10 – 14 ngày, hồi phục sau 5 – 7 tuần, độc tính cần giảm liều), thiếu máu (14 – 60%), giảm bạch cầu trung tính (độ 4: 37 – 59%; trầm trọng sau 13 ngày), giảm tiểu cầu (17 – 55%, trầm trọng sau 16 ngày).
Hô hấp: Ho (≤ 44%), viêm phổi (3 – 22%), khó thở (1 – 22%), nhiễm khuẩn đường hô hấp trên (2 – 16%), viêm mũi (≤ 11%). Thần kinh cơ và xương: Yếu (9 – 65%), đau cơ (4 – 16%), dị cảm (4 – 12%).
Mắt: Giảm thị lực (3 – 15%).
Khác: Nhiễm khuẩn (12 – 44%), toát mồ hôi (≤ 14%).
Thường gặp, ADR > 1/100
Tim mạch: Phù ngoại vi (≤ 7%), đau thắt ngực (≤ 6%), đau ngực (≤ 5%), suy tim sung huyết (≤ 3%), loạn nhịp tim (≤ 3%), tai biến mạch máu não (≤ 3%), nhồi máu cơ tim (≤ 3%), cơn nhịp nhanh kịch phát (≤ 3%), nghẽn mạch sâu (1 – 3%), viêm tĩnh mạch (1 – 3%), chứng phình mạch (≤ 1%), thiếu máu não cục bộ (≤ 1%). TKTW: Đau đầu (≤ 9%), khó chịu (≤ 6 – 8%), rối loạn giấc ngủ (1 – 3%), hội chứng tiểu não (≤ 1%), trầm cảm (≤ 1%), tâm lý tổn thương (≤ 1%).
Da: Rụng tóc (≤ 3%), ngứa sần (1 – 3%), tiết chất nhờn (≤ 1%). Nội tiết và chuyển hóa: Tăng đường huyết (1 – 6%), tăng LDH (≤ 6%), mất nước (≤ 1%).
Tiêu hóa: Đau bụng (≤ 10%), viêm miệng (≤ 9%), sụt cân (≤ 6%), viêm thực quản (≤ 3%), táo bón (1 – 3%), viêm niêm mạc (≤ 2%), khó nuốt (≤ 1%).
Sinh dục, tiết niệu: Bí tiểu (3 – 4%), khó tiểu (≤ 3%).
Máu: Xuất huyết (≤ 1%), hội chứng loạn sản tủy/bệnh bạch cầu cấp dòng tủy (thường liên quan đến các thuốc chống ung thư đã hoặc đang sử dụng).
Gan/mật: Sỏi mật (≤ 3%), rối loạn chức năng gan (1 – 3%), suy gan (≤ 1%).
Thần kinh cơ và xương: Đau lưng (≤ 9%), loãng xương (≤ 2%), đau khớp (≤ 1%).
Tai: Mất thính giác (2 – 6%).
Thận: Tiểu ra máu (2 – 3%), suy thận (≤ 1%), rối loạn chức năng thận (≤ 1%), protein niệu (≤ 1%).
Hô hấp: Viêm phế quản (≤ 9%), viêm hầu họng (≤ 9%), viêm phổi dị ứng (1 – 6%), ho ra máu (1 đến 6%), viêm xoang (≤ 5%), chảy máu cam (≤ 1%), thiếu oxy (≤ 1%).
Khác: Hội chứng giả cúm (5 đến 8%), nhiễm Herpes simplex (≤ 8%), quá mẫn (≤ 1%), hội chứng phân giải khối u (1%).
Ít gặp, ADR < 1/100
Chỉ giới hạn những ADR nguy hiểm đến tính mạng: Hội chứng suy hô hấp cấp, thở gấp, mất thị lực, mờ thị lực, xơ hóa tủy xương, hôn mê, lẫn lộn, nhìn đôi, tăng bạch cầu ái toan, nhiễm virus Epstein-Barr (EBV) liên quan đến tăng lympho, tái nhiễm virus EBV, ban đỏ đa dạng, hội chứng Evans, đau sườn, thiếu máu, tan huyết, chảy máu, viêm bàng quang xuất huyết, tái hoạt Herpes zoster, tăng kali huyết, tăng phosphat huyết, tăng urê huyết, giảm calci huyết, viêm phổi kẽ, nhiễm acid chuyển hóa, nhiễm khuẩn cơ hội, viêm dây thần kinh mắt, bệnh thần kinh mắt, rối loạn enzym tụy, giảm huyết cầu, bệnh mụn nước trên da, tràn dịch ngoại biên, rối loạn thần kinh ngoại biên, sợ ánh sáng (chủ yếu ở liều cao), bệnh chất trắng não đa ổ tiến triển, xơ hóa phổi, thâm nhiễm phổi, xuất huyết phổi, suy hô hấp, liệt hô hấp, hội chứng Richter, co giật, ung thư da (khởi phát hoặc trầm trọng), hội chứng Stevens-Johnson, giảm tiểu cầu (tự miễn), giảm tiểu cầu xuất huyết (tự miễn), hoại tử biểu bì, ngừng sản sinh tủy xương ba dòng, thiếu tế bào máu tủy xương ba dòng, tinh thể uric trong nước tiểu, mất lực cổ tay.
Hướng dẫn cách xử trí ADR
Khi xảy ra thiếu máu tan máu tự miễn, cần phải giám sát tình trạng tan máu, ngừng dùng thuốc khi xảy ra tan máu.
Khi xảy ra xuất huyết giảm tiểu cầu/giảm tiểu cầu tự miễn, hội chứng Evans và ưa chảy máu mắc phải, giám sát tình trạng tan máu (tĩnh mạch), ngừng thuốc khi xảy ra tan máu.
Ngừng dùng thuốc hoặc tạm ngừng điều trị khi xảy ra nhiễm độc thần kinh, mức độ nghiêm trọng phụ thuộc vào liều.
Khi xảy ra suy tủy xương (giảm hồng cầu, bạch cầu, tiểu cầu nghiêm trọng) nguyên phát hoặc trầm trọng tình trạng trước đó, giám sát số lượng tế bào máu trước và trong khi điều trị.
Khi nhiễm khuẩn (tình trạng nguy kịch), giám sát triệu chứng và dấu hiệu nhiễm khuẩn.
Nếu xảy ra mô ghép tấn công ký chủ trong trường hợp truyền máu không chiếu xạ, khuyến cáo sử dụng máu chiếu xạ để truyền.
Liều lượng và cách dùng
Pha loãng và cách dùng
Thuốc có thể được tiêm tĩnh mạch nhanh hoặc truyền tĩnh mạch liên tục (ví dụ trong hơn 48 giờ), tuy nhiên nhà sản xuất khuyến cáo fludarabin phosphat nên được truyền tĩnh mạch trong 30 phút. Hòa tan bột pha tiêm fludarabin phosphat bằng cách thêm 2 ml nước pha tiêm vào lọ chứa 50 mg thuốc được dung dịch thuốc tiêm 25 mg/ml. Thuốc được hòa tan hoàn toàn trong thời gian không quá 15 giây khi lắc. Ngoài ra, cũng có thể sử dụng dung dịch tiêm 25 mg/ml có sẵn trên thị trường. Sau đó, rút một lượng thuốc vừa đủ từ lọ và thêm vào dung dịch tiêm truyền tĩnh mạch phù hợp; trong các nghiên cứu lâm sàng, thuốc được pha trong 100 hoặc 125 ml dung dịch dextrose 5% hoặc dung dịch tiêm natri clorid 0,9%. Dung dịch fludarabin phosphat không chứa chất bảo quản và nên được sử dụng trong vòng 8h sau khi pha loãng. Khi pha dung dịch phải đảm bảo độ vô khuẩn của dung dịch. Các dung dịch có sẵn trên thị trường, dung dịch 25 mg/ml pha được và dung dịch pha loãng của fludarabin phosphat cần phải được kiểm tra bằng mắt thường về tiểu phân lạ và độ trong trước khi sử dụng.
Do nguy cơ gây ung thư của fludarabin, cần phải thực hành các cảnh báo thận trọng trong bảo quản và pha chế của các thuốc gây độc tế bào. Phải sử dụng găng tay cao su và kính bảo vệ mắt để tránh tiếp xúc với thuốc trong trường hợp bao bì thuốc bị vỡ hoặc vô tình bị đổ, cần phải tránh tiếp xúc với thuốc qua đường hô hấp hoặc tiếp xúc trực tiếp với da hoặc niêm mạc. Nếu bột thuốc pha tiêm hoặc dung dịch fludarabin phosphat tiếp xúc với da hoặc niêm mạc, cần phải rửa kỹ vùng tiếp xúc ngay lập tức bằng xà phòng và nước. Nếu thuốc tiếp xúc với mắt, nên rửa kỹ bằng nước hoặc nước muối sinh lý.
Liều lượng
Liều dùng người lớn
Bệnh bạch cầu mạn dòng lympho
Ở người trưởng thành, liều khởi đầu là 25 mg/m2, 1 lần/ngày, trong 5 ngày liên tục; cũng có thể dùng các mức liều lên đến 30 mg/m2, 1 lần/ngày, trong 5 ngày liên tục. Cần xem xét hiệu chỉnh liều trên bệnh nhân dễ nhiễm độc do fludarabin (ví dụ bệnh nhân cao tuổi, người bị suy giảm chức năng thận hoặc tủy xương).
Mỗi đợt điều trị 5 ngày nên cách nhau khoảng 28 ngày. Một số bác sĩ lâm sàng thường điều trị tối thiểu 2 đến 3 đợt để xác định đáp ứng của bệnh nhân, trừ khi bệnh vẫn tiến triển hoặc xuất hiện độc tính không chấp nhận được. Trong khi thời gian điều trị tối ưu của thuốc vẫn đang xác định, fludarabin phosphat được khuyến cáo nên tiếp tục sử dụng cho đến khi đạt đáp ứng tối đa hoặc xuất hiện các độc tính cần giảm liều; khi đạt được đáp ứng tối đa mà không xảy ra các độc tính, tiếp tục bổ sung thêm 3 đợt điều trị nữa và sau đó ngừng dùng thuốc. Cần xem xét giảm liều hoặc tạm ngừng điều trị nếu quan sát thấy các dấu hiệu độc tính chảy máu hoặc không chảy máu. Trong trường hợp xuất hiện độc tính trên thần kinh, cần tạm ngừng hoặc ngừng hẳn việc điều trị. Một số bệnh nhân đã dùng tối thiểu 15 đợt điều trị.
Bạch cầu cấp dòng tủy nguy cơ cao: Tiêm tĩnh mạch 30 mg/m2/ngày, trong 5 ngày với liều tấn công, 30 mg/m2/ngày, trong 4 ngày với liều duy trì.
Bạch cầu cấp dòng tủy, kháng thuốc: Tiêm tĩnh mạch 30 mg/m2/ngày, trong 5 ngày (phối hợp với cytarabin và filgrastim).
U lympho không Hodgkin: 25 mg/m2/ngày trong 3 ngày, chu kì 21 ngày phối hợp với các thuốc khác.
Bệnh Waldenstron (globulin M): Tiêm tĩnh mạch 25 mg/m2/ngày trong 5 ngày, chu kỳ 28 ngày.
Chống thải ghép trong ghép tế bào gốc: Tiêm tĩnh mạch 30 mg/m2/liều, 6 liều bắt đầu trong 10 ngày trước khi ghép tế bào hoặc tiêm tĩnh mạch 30 mg/m2/liều trong 5 ngày bắt đầu 6 ngày trước khi ghép (phối hợp với busulfan).
Liều dùng trẻ em
Bạch cầu cấp dòng tủy: Tiêm tĩnh mạch 10,5 mg/m2, cho cả liều 15 phút, theo sau bằng liều 30,5 mg/m2/ngày trong 48 giờ.
Bạch cầu cấp dòng lympho hay dòng tủy tái phát: 10,5 mg/m2 cho cả liều 15 phút, 30 mg/m2/ngày trong 48 giờ.
Chống thải ghép: 30 mg/m2/liều x 6 liều, 7 – 10 ngày trước ghép Liều dùng trong suy thận
Nhà sản xuất khuyến cáo giảm 20% liều fludarabin và giám sát chặt chẽ ở người suy thận mức độ trung bình (Clcr 30 – 70 ml/phút/1,73 m2). Không nên sử dụng fludarabin cho những bệnh nhân suy thận nặng (Clcr < 30 ml/phút/1,73 m2).
Tương tác thuốc
Sử dụng đồng thời fludarabin (10 mg/m2/ngày mỗi đợt 4 ngày, khoảng cách giữa các đợt là 28 ngày) và pentostatin (4 mg/m2/ngày, 2 tuần/1 lần) có thể dẫn đến nhiễm độc tại phổi nghiêm trọng, có thể tử vong.
Cytarabin làm giảm đáng kể quá trình chuyển hóa của fludarabin sang dạng FATP có hoạt tính ở cả in vitro và in vivo. Mặt khác, việc sử dụng cytarabin trước khi sử dụng fludarabin có thể ức chế tác dụng chống ung thư của fludarabin tại một số bệnh nhân mắc bệnh bạch cầu. Cytarabin cạnh tranh với enzym deoxycytidin kinase làm giảm tốc độ chuyển hóa của fludarabin. Ngược lại, việc sử dụng fludarabin trước cytarabin có thể không ảnh hưởng đến quá trình chuyển hóa của cytarabin mà thậm chí còn kích thích quá trình chuyển hóa này.
Tránh sử dụng đồng thời fludarabin với một trong các thành phần sau: BCG, clozapin, natalizumab, pentostatin, pimecrolimus, tacrolimus (bôi ngoài da), vắc xin (sống).
Fludarabin có thể làm tăng hoạt tính hoặc tác dụng của: Clozapin, leflunomid, natalizumab, pentostatin, vắc xin sống.
Tác dụng của fludarabin có thể tăng lên bởi: Denosumab, pentostatin, pimecrolimus, roflumilast, tacrolimus (bôi ngoài da), trastuzumab.
Fludarabin có thể giảm hoạt tính hoặc tác dụng của: BCG, dung dịch kiểm tra da coccidioidin, sipuleucel-T, vắc xin bất hoạt, vắc xin sống.
Tác dụng của fludarabin có thể bị giảm bởi: Echinacea, imatinib.
Độ ổn định và bảo quản
Lọ bột đông khô fludarabin phosphat dùng để pha tiêm bảo quản ở nhiệt độ từ 2 – 8 oC có độ ổn định ít nhất 18 tháng. Nhà sản xuất khuyến cáo không nên bảo quản ở nhiệt độ phòng.
Fludarabin phosphat tương đối ổn định trong dung môi nước, tối ưu tại pH trung tính. Khi pha đến nồng độ 25 mg/ml, dung dịch thuốc trong nước ổn định trong ít nhất là 16 ngày ở nhiệt độ phòng và điều kiện ánh sáng bình thường. Khi pha loãng đến nồng độ 1 mg/ml với dextrose 5% hoặc dung dịch natri clorid 0,9%, dung dịch cũng ổn định trong ít nhất 16 ngày ở nhiệt độ phòng và điều kiện ánh sáng bình thường. Tuy nhiên nhà sản xuất khuyến cáo fludarabin phosphat hàm lượng 25 mg/ml nên được bảo quản ở 2 – 8 oC. Dung dịch không chứa các chất bảo quản, do đó phần dung dịch còn lại không dùng nên được bỏ trong vòng 8 giờ sau khi mở lọ. Fludarabin phosphat tương hợp với dextrose 5% hoặc dung dịch natri clorid 0,9% pha tiêm.
Fludarabin phosphat bị khử phosphoryl in vitro là do có phosphatase trong máu có heparin. Khi thêm EDTA vào các mẫu máu hoặc huyết tương sẽ ức chế được sự khử này.
Fludarabin monophosphat có thể ổn định trong máu có chứa EDTA nồng độ 1 mg/ml trong ít nhất 1 giờ ở 37 oC và trong huyết tương có chứa EDTA trong ít nhất 72 giờ ở điều kiện tủ lạnh và ít nhất 2 tuần ở điều kiện -20 oC. Tuy nhiên, khi vào cơ thể thuốc nhanh chóng bị khử phosphoryl, do đó việc đưa EDTA vào máu không cần thiết trừ khi đặc tính dược động học của dạng monophosphat nhất thiết phải đạt được trong vài phút sau khi tiêm.
Tương kỵ
Fludarabin phosphat được ghi nhận có tương kỵ vật lý với một số dược chất khác, bao gồm acyclovir natri, amphotericin B, clorpromazin hydroclorid, daunorubicin hydroclorid, ganciclovir natri, hydroxyzin hydroclorid, miconazol, proclorperazin edisylat. Tuy nhiên, khả năng tương kỵ và không tương kỵ còn phụ thuộc vào một số yếu tố như nồng độ thuốc, dung môi dùng, pH sau khi pha, nhiệt độ.
Quá liều và xử trí
Không có thuốc giải độc đặc hiệu cho các trường hợp quá liều fludarabin. Các biện pháp kiểm soát bao gồm ngừng dùng thuốc, điều trị hỗ trợ và điều trị triệu chứng. Truyền máu và các thành phần huyết học có thể cần thiết trong các trường hợp khi bị suy tủy. Hiện vẫn chưa xác định được đầy đủ mức liều an toàn tối đa của fludarabin phosphat trong điều trị bệnh bạch cầu mạn dòng lympho hoặc các bệnh lý khối u khác ở người trưởng thành. Trong khi đó, các độc tính nghiêm trọng và không thể đảo ngược hoặc độc tính gây tử vong (ví dụ, độc tính thần kinh) đã được quan sát thấy ở mức liều 96 mg/m2 hoặc hơn, dùng mỗi ngày trong 5 – 7 ngày, các mức liều tương đối cao như vậy hiện nay không được khuyến cáo. Các dữ liệu còn hạn chế cho thấy rằng liều tối đa lên đến 40 mg/m2 mỗi ngày, trong 5 ngày có thể được dung nạp tốt ở người trưởng thành, nhưng mối tương quan lợi ích và nguy cơ của các mức liều cao hơn các mức liều được khuyến cáo hiện nay vẫn đang được xác định, và các mức liều này hiện không được khuyến cáo trừ điều kiện thử nghiệm lâm sàng (ví dụ, trong các đề cương nghiên cứu).
Thông tin quy chế
Fludarabin có trong Danh mục thuốc tân dược thuộc phạm vi thanh toán của quỹ bảo hiểm y tế, năm 2015.
Tên thương mại
Fludalym; Fludara; Fludarabin “Ebewe”.